
保健事業
特定健診・特定保健指導
特定健診は、メタボリックシンドロームをはじめとした生活習慣病を早期発見、予防・改善するための健診です。
職員共済組合では、生活習慣病の発症または重症化を予防し、医療費適正化を図ることを目的にメタボリックシンドロームに着目した「特定健康診査(特定健診)」を実施しています。
健診を受けるメリット
- 生活習慣病を早期に発見
特定健診は、メタボリックシンドロームをはじめとする生活習慣病を早期に発見する絶好の機会です。
重症に陥らないためには、早い段階で改善することが極めて重要です。 - 生活習慣改善に取り組みやすい
動機付け支援・積極的支援に該当した方への特定保健指導では、生活習慣改善の目標を立て、実践します。
個人の健康状態やライフスタイルに合わせたアドバイスを受け、取り組みやすいことからはじめられるので、効果的です。 - 医療費も抑制できる
一人ひとりが生活習慣病の発症・重症化を予防できれば、ご家庭の医療費を抑えられるだけでなく、共済組合が負担する医療費も削減できます。
皆さまが健康を維持するために健診を受けることは、共済組合の安定した運営につながります。
検査項目と基準値
| 項目(単位) | 基準値 | 調べること | |
|---|---|---|---|
| 肥満 | 身長(m) | ― | 身長と体重から、 BMIを算出し肥満度をみる |
| 体重(kg) | ― | ||
| BMI | 18.5以上25未満 | ||
| 腹囲(cm) | 男性85未満 女性90未満 |
内臓脂肪型肥満かどうかを判定 | |
| 高血圧 | 収縮期(最高)血圧(㎜Hg) | 130未満 | 高血圧・低血圧の量を測定 |
| 拡張期(最低)血圧(㎜Hg) | 85未満 | ||
| 脂質異常 | 空腹時中性脂肪(㎎/㎗) | 150未満 | 血液中の中性脂肪の量を測定 |
| 随時中性脂肪(mg/dℓ) | 175未満 | ||
| HDLコレステロール(㎎/㎗) | 40以上 | 血液中の動脈硬化を防ぐ善玉コレステロールの量を測定 | |
| LDLコレステロール(㎎/㎗) | 120未満 | 血液中の悪玉コレステロールの量を測り、動脈硬化の危険度をチェック | |
| Non-HDLコレステロール(㎎/㎗)☆ | 150未満 | 善玉コレステロール以外のコレステロールを測り、動脈硬化の危険度をチェック | |
| 高血糖 | 空腹時血糖(㎎/㎗)★ | 100未満* | 空腹時(絶食10時間以上)の血液中のブドウ糖の量を測って、糖尿病の危険度をチェック |
| HbA1c(NGSP値)(%)★ | 5.6未満* | 1~2ヶ月にわたる血糖コントロールの目安 | |
| 随時血糖(㎎/㎗)★ | 100未満 | 食事開始時から3.5時間以上、絶食10時間未満の血液中のブドウ糖の量を測り、糖尿病の危険度をチェック | |
| 尿 糖 | (-) | 尿検査により、糖尿病の危険度をチェック | |
| 腎機能障害 | 尿 蛋 白 | (-) | 尿の中に漏れ出た蛋白質を調べて腎機能の異常をチェック |
| 血清クレアチニン値(mg/㎗)※ (血清クレアチニン値と 年齢・性別から算出) |
女性0.70以下 | 血液中のクレアチニンを測り、腎機能の異常をチェック | |
| eGFR(㎖/分/1.73㎡)※ | 60.0以上 | CKD(慢性腎臓病)の危険度をチェック | |
| 肝機能障害 | AST(GOT)(U/ℓ) | 30以下 | 血液中に含まれる肝細胞の酵素を調べて、主に肝機能(肝細胞の破壊の程度)をチェック |
| ALT(GPT)(U/ℓ) | 30以下 | ||
| γ-GT(γ-GTP)(U/ℓ) | 50以下 | 血液中に含まれる肝臓及び肝道系の酵素を調べて肝障害(主にアルコール性)の有無を判定 | |
| 動脈硬化 | 心電図※ | 異常所見なし | 心臓の電気信号から心機能の異常を発見 |
| 眼底※ | 異常所見なし | 眼球の網膜を調べて動脈硬化の程度などを判定 | |
| 貧 血 ※おおむねの目安です。健診機関によって異なります。 |
ヘマトクリット値(%)※ | 男性38.5~48.9 女性35.5~43.9 |
血液中に含まれる赤血球の容積割合を調べて、鉄欠乏性貧血などをチェック |
| 血色素量(ヘモグロビン値) (g/㎗)※ |
男性13.1~16.3 女性12.1~14.5 |
血液中に含まれるヘモグロビンの量を調べて、鉄欠乏性貧血などをチェック | |
| 赤血球数(10⁴/μℓ)※ | 男性400~539 女性360~489 |
血液中に含まれる赤血球の数を調べて、貧血を発見する手掛かりに |
□ 特定保健指導対象者選定のための項目
☆中性脂肪が400㎎/㎗以上または食後採血の場合、Non-HDLコレステロールでも可
★いずれかの項目の実施で可
*日本内科学会等内科系8学会基準のメタボリックシンドローム判定値は、空腹時血糖110mg/㎗未満(相当するHbA1c(NGSP値)の判定基準は6.0%未満)
※医師の判断に基づき選択的に実施
生活習慣病予防のため、年に一度必ず受診しましょう!
近年の死亡原因の約6割が生活習慣病によるものですが、生活習慣病は自覚症状がほとんどないまま進行します。生活習慣は自分で解決する問題ですが、定期的な健診がなければ、気がつくきっかけもありません。特定健診は、国をあげて生活習慣病予防に取り組んでいるので無料で受診できるし、何より自分の生活習慣を振り返る絶好の機会です。年に一度のメンテナンスとして必ず受診しましょう。
特定保健指導を利用しましょう!
特定保健指導とは、40歳以上の組合員及び被扶養者を対象に行うもので、実施年度の健診の結果、生活習慣病(近年の死亡原因の約6割)の発症または重症化を予防するために、“メタボ”に着目して実施するもので、対象者自らの生活習慣における課題を認識して行動変容を行えるように、プロが健康状態に応じたサポートを行うものです。
なお、特定保健指導の自己負担はありません。(費用は当組合が負担します)
特定保健指導の対象者
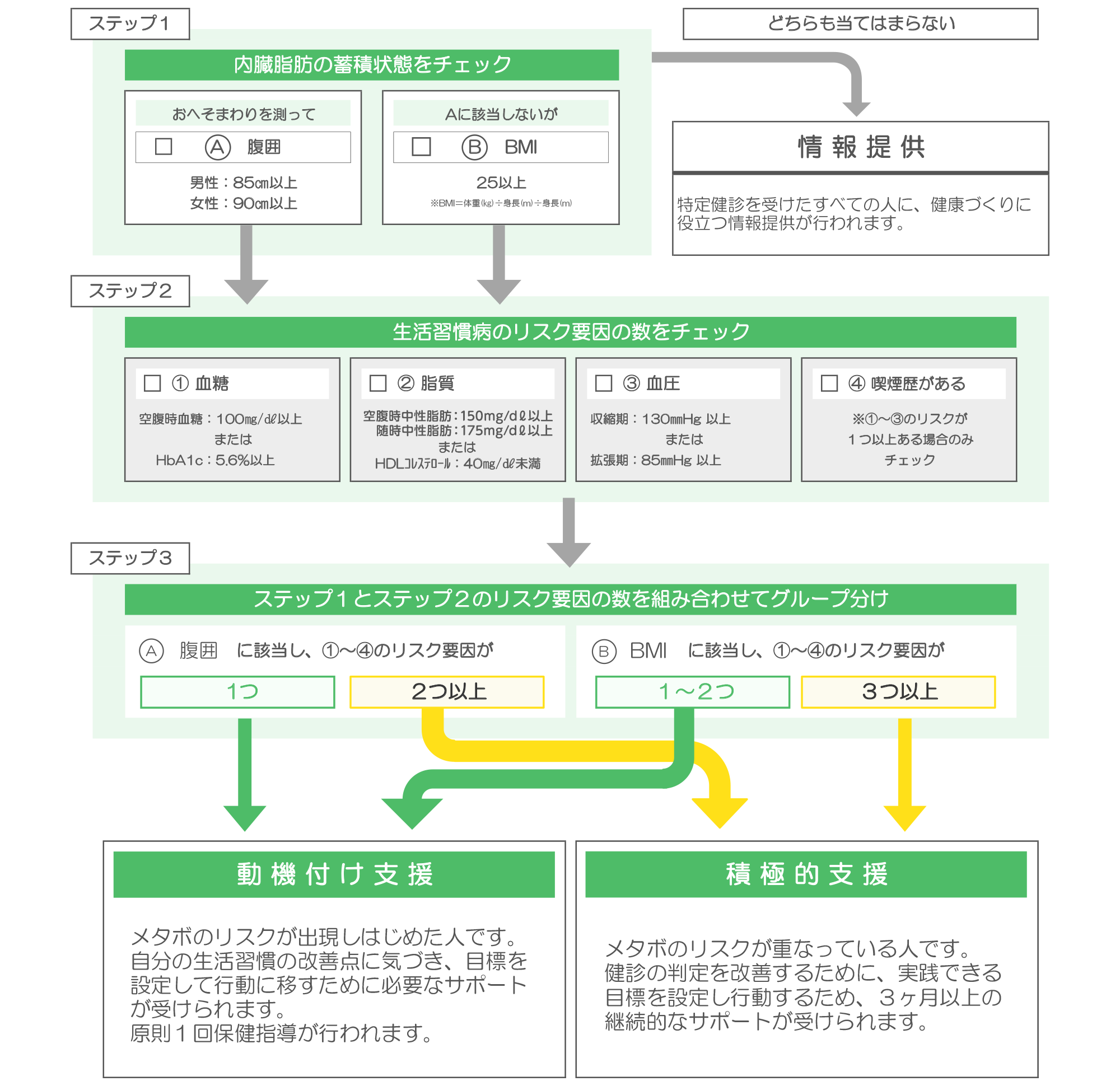
保健指導の流れ

対象になったら必ず利用しましょう!
医学の進歩により「寿命」は延びていますが、健康な生活ができる状態「健康寿命」は皆さんの心がけ次第です。周りの皆さんの励ましや、健康づくりに取り組む雰囲気づくりも大事だと思っています。
特定保健指導の対象になったら、必ず利用する雰囲気を皆さんでつくっていきましょう!
保険料に影響する可能性も…
共済組合(当組合)や、健康保険組合は、75歳以上の医療費を支援するための後期高齢者支援金を国に拠出しています。当組合では、組合員の方や被扶養者の医療費に年間25億円程度の医療費がかかっていますが、支援金の拠出額はなんと12億円程度です。
支援金の額は組合員の報酬に応じて決定しますが、特定健診や特定保健指導の実施率などに応じて、加算・減算(段階的に引き上げられ、最大で10%)されることとなりました。特定健診や特定保健指導を受ける方が多ければ、当組合だと最大で1億2千万円が減算されます。
すなわち、皆さんが支払う保険料が下がる要因にもなります。
特定健診や特定保健指導は、保険料負担のためにも、必ず受けるようにしましょう!


